Nell’articolo dedicato al colesterolo ho cercato di restituire al colesterolo la complessità biologica che gli appartiene, smontando l’equivoco che lo vuole semplicemente come un nemico del cuore da abbattere farmacologicamente. Oggi voglio affrontare il capitolo successivo — forse quello più delicato, quello che nella mia esperienza genera più domande e più silenzi imbarazzati: le statine, gli effetti collaterali di cui si parla poco o si parla male, e soprattutto ciò che è possibile fare concretamente quando si sceglie di affrontare il problema dalle radici invece che dai numeri.
Voglio essere chiaro fin dall’inizio, con la franchezza che considero un dovere professionale prima ancora che una scelta stilistica: non sono contro i farmaci. I farmaci hanno salvato vite e continuano a salvarle, e sarebbe disonesto e pericoloso negarlo. Sono contro l’idea — diffusa, comoda, economicamente conveniente per molti — che i farmaci debbano essere sempre la prima risposta, la risposta automatica, quella che richiede meno tempo e meno spiegazioni. E sono contro l’idea che il paziente non abbia il diritto di sapere tutto ciò che una terapia comporta: i benefici documentati, i rischi reali, gli effetti collaterali noti e meno noti, le alternative esistenti. L’informazione non è un optional nella relazione terapeutica. È il fondamento stesso del consenso informato.
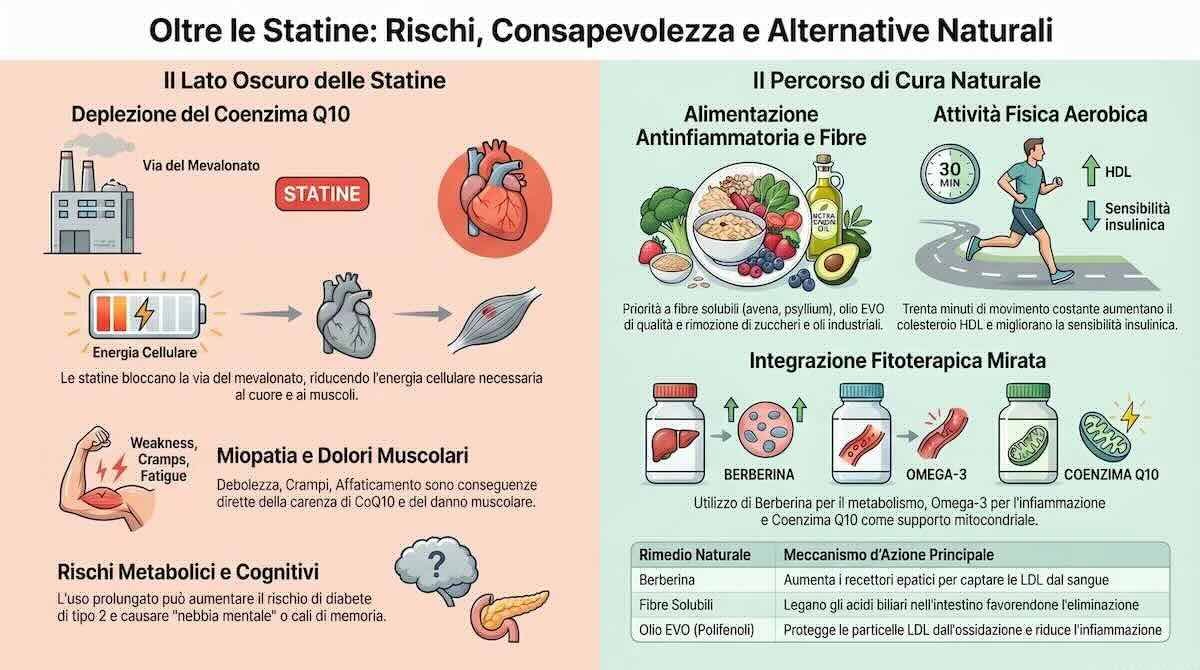
Le statine: cosa sono, come agiscono e cosa bloccano
Le statine rappresentano la classe di farmaci più prescritta al mondo per la riduzione del colesterolo LDL. Il loro meccanismo d’azione è, dal punto di vista biochimico, elegante nella sua semplicità: inibiscono in modo competitivo un enzima chiamato HMG-CoA reduttasi, che svolge un ruolo chiave nella via metabolica di sintesi endogena del colesterolo a livello epatico. Bloccando questo enzima, riducono la capacità del fegato di produrre colesterolo autonomamente, abbassando di conseguenza i livelli circolanti di LDL.
Fin qui, la logica sembra lineare. Il problema emerge quando si considera che quella stessa via metabolica — la via del mevalonato, che le statine bloccano — non produce solo colesterolo. Produce anche una serie di altri composti biologicamente essenziali, tra i quali il più importante, e il più trascurato nella comunicazione medica ordinaria, è il coenzima Q10, conosciuto anche come ubichinone.
Il coenzima Q10 è una molecola fondamentale per la produzione di energia nei mitocondri, le centrali energetiche di ogni cellula. È presente in concentrazioni particolarmente elevate nei tessuti ad alto fabbisogno energetico — e tra questi, nessuno è più esigente del muscolo cardiaco, che non può mai smettere di lavorare. Il CoQ10 non è solo un fattore energetico: ha anche un potente effetto antiossidante, proteggendo le membrane cellulari dal danno ossidativo. Le statine, bloccando la via del mevalonato, riducono contemporaneamente sia la produzione di colesterolo che quella di CoQ10. Non è un effetto collaterale marginale: è una conseguenza biologica diretta e prevedibile del meccanismo d’azione.
Questo spiega uno degli effetti indesiderati più frequenti ma sistematicamente sottovalutati nella comunicazione con il paziente: la miopatia da statine. Si manifesta come dolori muscolari diffusi, crampi, debolezza, affaticamento che non migliora con il riposo, sensazione di pesantezza agli arti. Nella forma più grave — la rabdomiolisi, per fortuna rara — si ha una vera e propria distruzione delle fibre muscolari con conseguente danno renale. Nella forma lieve o moderata, invece, i sintomi sono spesso attribuiti ad altro: all’età che avanza, alla sedentarietà, allo stress, a una brutta stagione. Il paziente non li riferisce al medico perché non li collega al farmaco, e il medico non li indaga perché non sono nel suo schema cognitivo di riferimento.
Nella mia esperienza clinica, la supplementazione di coenzima Q10 in pazienti che assumono statine porta spesso a un miglioramento significativo di questi sintomi muscolari. Non è un rimedio definitivo, e non risolve il problema di fondo, ma è un segnale importante: conferma che la deplezione di CoQ10 è reale e clinicamente rilevante. Eppure questa informazione non compare quasi mai nel foglietto illustrativo del farmaco, né viene sistematicamente comunicata al paziente al momento della prescrizione.
Gli effetti collaterali meno noti delle statine non si esauriscono qui. Diversi studi, inclusa una meta-analisi pubblicata sul Journal of the American Medical Association, hanno documentato un aumento statisticamente significativo del rischio di sviluppare diabete di tipo 2 con l’uso prolungato di statine ad alto dosaggio. Il meccanismo non è del tutto chiarito, ma sembra coinvolgere una riduzione della secrezione insulinica pancreatica e un peggioramento della sensibilità insulinica periferica — proprio le due disfunzioni alla base del diabete di tipo 2. Vi è poi la questione dei disturbi cognitivi: alcuni pazienti riferiscono difficoltà di concentrazione, calo della memoria, “nebbia mentale” — fenomeni che la FDA americana ha ritenuto sufficientemente documentati da richiedere l’aggiunta di un’avvertenza specifica nei foglietti illustrativi delle statine sin dal 2012. E infine, come ho già accennato, le interferenze con il metabolismo ormonale: riducendo la disponibilità di colesterolo come substrato per la sintesi degli ormoni steroidei, una terapia ipolipemizzante aggressiva e prolungata può influenzare i livelli di testosterone, estrogeni e cortisolo in modo che raramente viene monitorato o considerato nel follow-up clinico.
Non sto costruendo un caso contro le statine come categoria. Sto dicendo, con chiarezza e rispetto, che ogni terapia ha un profilo completo di rischi e benefici, e che il paziente ha il diritto di conoscerlo nella sua interezza prima di iniziare un trattamento che potrebbe durare decenni.
Questa è davvero medicina?
Me lo chiedo spesso. Non in modo polemico, ma con la genuina inquietudine di chi lavora in questo campo e ama profondamente ciò che fa. Me lo chiedo con umiltà, perché so che la risposta non è semplice e che ci sono contesti in cui le statine rappresentano la scelta giusta e probabilmente salvavita. Ma me lo chiedo anche con onestà, perché ritengo che il silenzio e la deferenza non siano virtù quando si tratta della salute di esseri umani reali, con corpi reali e vite reali.
Un sistema che prescrive una molecola da assumere ogni giorno per anni o decenni al solo scopo di abbassare un numero in un’analisi del sangue, senza aver indagato perché quel numero è alto, senza aver offerto al paziente un percorso educativo sulle cause modificabili, senza averlo informato degli effetti collaterali meno evidenti, senza avergli presentato le alternative disponibili — quel sistema, a mio avviso, sta mancando qualcosa di fondamentale. Manca la persona nella sua singolarità. Manca la ricerca della causa. Manca il rispetto per l’autonomia del paziente. E a volte — e lo dico con dispiacere ma con responsabilità — manca anche la trasparenza che dovrebbe essere il cuore di ogni relazione terapeutica.
La buona notizia — e c’è davvero una buona notizia — è che esistono alternative efficaci, supportate da un corpo crescente di evidenze scientifiche, che agiscono sulle cause profonde del problema metabolico e non semplicemente sul suo riflesso numerico nelle analisi. Approcci che richiedono più tempo, più educazione, più collaborazione tra medico e paziente. Ma che, quando vengono seguiti con costanza e consapevolezza, producono risultati reali, duraturi e privi degli effetti collaterali di una terapia farmacologica cronica.
La terapia naturale: il cambiamento come cura
Il primo e più potente strumento terapeutico che ho a disposizione — e che, peraltro, non richiede una ricetta — è l’alimentazione. Non intesa come dieta temporanea da seguire per qualche settimana finché i valori scendono, poi abbandonare e ritrovarsi al punto di partenza. Ma come cambiamento strutturale, profondo e duraturo del modo in cui ci nutriamo, del modo in cui scegliamo cosa mettere nel corpo ogni giorno.
Il colesterolo LDL ossidato — quello che, come ho spiegato nel primo articolo, è il vero agente della placca aterosclerotica — si forma in un contesto di infiammazione cronica sistemica. E l’infiammazione cronica ha un combustibile molto preciso, che la dieta moderna occidentale fornisce in quantità industriali:
- zuccheri raffinati e dolcificanti artificiali, che stimolano picchi glicemici ripetuti e mantengono elevata la produzione di insulina e di citochine pro-infiammatorie;
- oli di semi industriali — girasole, mais, soia, arachidi, cotone — ricchi di acidi grassi polinsaturi omega-6 che, a causa della loro instabilità chimica, si ossidano facilmente durante la cottura e il processo industriale, diventando vettori di danno ossidativo;
- cereali raffinati — pane bianco, pasta di semola raffinata, biscotti, crackers, prodotti da forno industriali — che condividono con gli zuccheri l’effetto glicemico destabilizzante;
- carni lavorate e insaccati, ricchi di sale, nitriti e grassi saturi di bassa qualità.
Eliminare questi alimenti non è un atto di rinuncia o di penitenza alimentare. È il primo, concreto, potente atto di cura verso il proprio sistema cardiovascolare e metabolico. È rimuovere le fonti di infiammazione cronica che rendono il colesterolo pericoloso, prima ancora di preoccuparsi di abbassarne i livelli.
Sul versante degli alimenti da includere con consapevolezza e costanza, la ricerca scientifica ci offre indicazioni molto concrete, talvolta sorprendenti nella loro semplicità.
Le fibre solubili sono forse lo strumento alimentare più potente e sottovalutato per modulare il colesterolo LDL in modo fisiologico. Il meccanismo è elegante: le fibre solubili formano nell’intestino un gel viscoso che si lega agli acidi biliari — sintetizzati dal fegato proprio a partire dal colesterolo — e ne impedisce il riassorbimento a livello dell’ileo. Il fegato, privato del suo “materiale di riuso”, è costretto a produrre nuovi acidi biliari attingendo al colesterolo circolante. Il risultato è una riduzione dei livelli ematici di LDL senza alcun effetto farmacologico, semplicemente ripristinando un meccanismo fisiologico che la dieta moderna, povera di fibre, ha soppresso.
Le fonti di fibre solubili più efficaci includono la crusca di avena, i beta-glucani — polisaccaridi presenti nell’avena e nell’orzo integrale, per i quali esiste una solida base di evidenza anche riconosciuta dall’EFSA europea — e lo psyllium, un’erba le cui bucce di seme sono tra le fonti di fibra solubile più concentrate disponibili. Il quinoa e l’amaranto, cereali antichi e integrali progressivamente riscoperti, offrono non solo fibre ma anche un profilo aminoacidico completo e un indice glicemico significativamente più basso rispetto ai cereali raffinati che dominano la dieta comune.
L’olio extravergine di oliva di qualità merita una menzione separata, perché il suo ruolo nella salute cardiovascolare va ben oltre quello di semplice condimento. I polifenoli in esso contenuti — idrossitirosolo, oleuropeina, oleocantale — hanno dimostrato in numerosi studi la capacità di ridurre l’ossidazione delle particelle LDL, abbassare i marcatori infiammatori circolanti come la proteina C-reattiva, e proteggere l’endotelio vascolare dal danno ossidativo. L’acido oleico, il principale acido grasso monoinsaturo dell’olio d’oliva, migliora il profilo lipidico riducendo le LDL senza intaccare le HDL. È, nel senso più proprio e non retorico del termine, un farmaco naturale — uno di quelli che la nostra tradizione mediterranea ci ha offerto per secoli e che la dieta industriale sta progressivamente scalzando.
Il microbiota intestinale è un altro protagonista di questa storia che stiamo solo cominciando a comprendere nella sua complessità. I batteri intestinali non sono semplici ospiti passivi: partecipano attivamente al metabolismo lipidico, producendo acidi grassi a catena corta che influenzano la sintesi epatica del colesterolo, modulano l’infiammazione sistemica e regolano la permeabilità intestinale. Un microbiota equilibrato, nutrito da prebiotici, alimenti fermentati e fibre variegate di diversa origine botanica, è un alleato prezioso nel mantenimento di un metabolismo lipidico sano. Un microbiota disbiotico, impoverito dalla dieta industriale, dagli antibiotici e dallo stress cronico, è invece un fattore di rischio che raramente compare nelle analisi di routine ma che ha un impatto reale e misurabile sulla salute cardiovascolare.
L’attività fisica aerobica regolare è il secondo pilastro non farmacologico più potente a nostra disposizione. Camminata veloce, nuoto, ciclismo, danza, escursionismo — qualsiasi attività che elevi la frequenza cardiaca in modo sostenuto per almeno trenta minuti, praticata con costanza — produce effetti sul profilo lipidico che nessun integratore può replicare: aumenta il colesterolo HDL, riduce i trigliceridi, migliora la sensibilità insulinica, abbassa i marcatori infiammatori e, cosa non meno importante, riduce lo stress psicologico cronico. Agisce simultaneamente su tutti i fattori di rischio cardiovascolare modificabili, senza effetti collaterali e senza costi.
Fitoterapia integrativa: la precisione della natura
Quando il solo cambiamento dello stile di vita non è sufficiente a portare i valori dove vorremmo — o quando si desidera supportare un percorso di progressiva riduzione dei farmaci convenzionali, sempre e rigorosamente sotto supervisione medica — la fitoterapia integrativa offre strumenti di grande interesse scientifico e clinico, che meritano di essere conosciuti non come alternative esotiche ma come opzioni terapeutiche legittime.
La monacolina K, il principio attivo estratto dal riso rosso fermentato attraverso l’azione del fungo *Monascus purpureus*, è strutturalmente identica alla lovastatina, una delle prime statine sviluppate farmacologicamente. Agisce sullo stesso enzima (HMG-CoA reduttasi) e con lo stesso meccanismo, ma a dosi fisiologiche più basse e con un profilo di assorbimento e tollerabilità che, in molti pazienti, risulta migliore rispetto alle statine sintetiche. Non è priva di effetti collaterali — anzi, per questo motivo va usata con consapevolezza e sotto controllo medico — ma rappresenta un ponte interessante tra l’approccio farmacologico e quello naturale, particolarmente utile in quei pazienti che mostrano intolleranza alle statine convenzionali ma necessitano comunque di un intervento sul profilo lipidico.
La berberina è, a mio avviso, una delle molecole più affascinanti e promettenti nel campo della medicina integrativa applicata al metabolismo lipidico e glucidico. Si tratta di un alcaloide isochinolino presente in diverse piante — *Berberis vulgaris* (crespino), *Berberis aristata*, *Hydrastis canadensis* — utilizzato nella medicina tradizionale cinese e ayurvedica da millenni, ma oggi oggetto di studi clinici rigorosi che ne stanno chiarendo i meccanismi d’azione con crescente precisione. La berberina riduce il colesterolo LDL attraverso un meccanismo diverso da quello delle statine: aumenta l’espressione dei recettori epatici per le LDL, migliorando la capacità del fegato di captare e rimuovere le particelle LDL dal circolo. Contemporaneamente abbassa la glicemia e migliora la sensibilità insulinica — un effetto particolarmente prezioso nei pazienti con dislipidemia associata a sindrome metabolica o prediabete. Ha effetti anti-infiammatori documentati e modula favorevolmente il microbiota intestinale. Diversi studi randomizzati controllati ne hanno dimostrato l’efficacia, e una meta-analisi del 2015 pubblicata su *Evidence-Based Complementary and Alternative Medicine* ha confermato la sua capacità di ridurre LDL, trigliceridi e glicemia in modo statisticamente significativo.
Gli omega-3 a lunga catena — EPA (acido eicosapentaenoico) e DHA (acido docosaesaenoico), derivati principalmente dall’olio di pesce — sono forse il supplemento con il più ampio e solido corpo di evidenze nella medicina cardiovascolare integrativa. Riducono i trigliceridi in modo significativo, con effetti dose-dipendenti documentati; hanno un’azione anti-infiammatoria sistemica che agisce direttamente sul contesto che rende pericoloso il colesterolo; proteggono l’endotelio vascolare; riducono la viscosità piastrinica. Non abbassano significativamente le LDL, ma l’insieme dei loro effetti sul profilo di rischio cardiovascolare li rende uno strumento di straordinario valore, specialmente in pazienti con ipertrigliceridemia o con alto stress ossidativo.
La niacina — vitamina B3 nella sua forma acido nicotinico — è uno dei pochissimi agenti, farmacologici o naturali, in grado di aumentare in modo significativo il colesterolo HDL, spesso definito “colesterolo buono”. Riduce anche le LDL e i trigliceridi, e sopprime la lipasi ormone-sensibile nel tessuto adiposo, riducendo il rilascio di acidi grassi liberi nel circolo. Il suo principale limite è il flushing — un arrossamento cutaneo transitorio, a volte accompagnato da prurito o sensazione di calore — che compare generalmente nelle prime settimane di assunzione e che può essere minimizzato assumendo la niacina a rilascio graduale o insieme a piccole dosi di aspirina.
Il coenzima Q10, come già anticipato, è fondamentale in ogni persona che assuma statine — sia convenzionali che naturali come la monacolina — ma ha valore anche come supporto generale alla salute cardiovascolare e mitocondriale in chiunque voglia proteggere l’efficienza energetica del cuore e dei muscoli. Antiossidante liposolubile, si colloca nelle membrane mitocondriali dove è indispensabile per la produzione di ATP attraverso la catena respiratoria. La sua supplementazione in soggetti anziani, atleticamente attivi o con patologie mitocondriali è supportata da un’evidenza crescente.
Infine, il drenaggio epatico: un concetto che nella medicina convenzionale non trova facilmente spazio, ma che nella medicina funzionale e integrativa riveste un’importanza primaria. Il fegato è l’organo centrale e insostituibile nel metabolismo del colesterolo: lo produce, lo regola, lo trasforma in acidi biliari, lo elimina. Un fegato affaticato, congestionato, sovraccaricato da una dieta scorretta, dall’alcol, da farmaci, da un eccesso di tossine ambientali, lavora meno efficientemente — e questo si riflette, tra le altre cose, su un metabolismo lipidico meno preciso e più disregolato. Supportare la funzione epatica attraverso piante con provata attività epatoprotettiva e colagoga — il cardo mariano (*Silybum marianum*), con il suo principio attivo silibina; il tarassaco (*Taraxacum officinale*); il carciofo (*Cynara scolymus*); la curcuma — significa agire in profondità su uno dei principali regolatori del colesterolo endogeno, in modo fisiologico e senza gli effetti avversi dei farmaci epatotossici.
Educare, poi accompagnare
Alla fine di ogni percorso terapeutico — di ogni conversazione in ambulatorio, di ogni analisi condivisa, di ogni decisione presa insieme al paziente — ciò che conta davvero non è il numero sull’analisi. È la persona che porta quel numero nel corpo, nella storia, nella vita. È il modo in cui dorme, in cui mangia, in cui si muove e in cui sente le emozioni. È la qualità della sua relazione con sé stesso e con il mondo che lo circonda.
La medicina che mi appartiene, quella che sento mia e che cerco di praticare ogni giorno con la coerenza che posso, è quella che parte sempre da queste domande prima di arrivare alle risposte. Che considera un colesterolo alto non come un bersaglio da colpire, ma come un punto di partenza per un’indagine più ampia e più onesta. Che educa prima di prescrivere, che informa prima di trattare, che rispetta l’autonomia del paziente come un valore non negoziabile. Che prescrive quando è necessario — perché a volte è necessario — ma solo dopo aver detto tutto ciò che c’era da dire, e solo dopo aver esplorato insieme ciò che era possibile fare senza farmaci.
Non è un approccio più comodo. Non è più rapido. Non si adatta facilmente ai tempi stretti di una visita di quindici minuti. Ma è, a mio avviso profondo e convinto, l’unico approccio davvero degno di questo nome. L’unico che rispetti insieme la scienza e la persona. L’unico che abbia come obiettivo finale non il numero sull’analisi, ma la vita piena, lucida e vitale di chi ci ha affidato la propria salute.