Ogni anno, milioni di persone ricevono lo stesso verdetto: “Il suo colesterolo è alto, dobbiamo intervenire.” Seguono le analisi, i numeri sottolineati in rosso, la ricetta scritta in pochi minuti, e spesso — troppo spesso — la conversazione finisce lì. Il paziente esce dallo studio con un foglio in mano, qualche domanda non posta e una vaga sensazione di allarme. Raramente, in quella stanza, trovano spazio le domande giuste: *Perché è alto? Da quanto tempo lo è? Cosa lo ha prodotto? Cosa sta cercando di comunicarci il corpo attraverso quel valore?*
Eppure sono proprio queste le domande che, nella mia pratica quotidiana, cambiano radicalmente il corso di un percorso clinico. Sono le domande che separano la cura dalla gestione, la medicina dalla burocrazia terapeutica.
Le nuove linee guida americane sul colesterolo per il 2026 hanno riacceso un dibattito che avrei voluto non fosse mai sopito — o meglio, che non avesse mai avuto bisogno di essere riacceso, perché non avrebbe dovuto spegnersi. Queste linee guida abbassano ulteriormente le soglie di intervento, ampliano la platea di chi “deve” essere trattato farmacologicamente, e rischiano — questa è la mia lettura, fatta con umiltà ma anche con onestà intellettuale — di trasformare bambini sani, adolescenti e adulti in perfetta salute in pazienti cronici. Non perché siano malati. Non perché abbiano sintomi. Non perché il loro corpo stia mandando segnali di disfunzione reale. Ma semplicemente perché un numero nelle loro analisi del sangue supera una soglia stabilita a tavolino, in base a modelli statistici che riflettono popolazioni e contesti spesso molto distanti dalla singola persona che ho davanti.
Questo non è un attacco alla medicina convenzionale, che rispetto e con la quale dialogo quotidianamente. È una riflessione necessaria — e a volte scomoda — su ciò che la medicina rischia di diventare quando smette di guardare la persona nella sua interezza e comincia a guardare solo i numeri che la rappresentano parzialmente.
Una molecola essenziale, non un veleno
Il primo e più urgente errore concettuale da correggere — e lo dico ogni volta che ne ho l’occasione, in ambulatorio, nelle conferenze, nelle conversazioni private — è questo: il colesterolo non è un veleno. Non è una sostanza estranea che si è infiltrata nel nostro organismo per danneggiarlo. Non è il prodotto di un’alimentazione scorretta che il corpo non riesce a smaltire. È una molecola che il corpo produce attivamente, deliberatamente, in quantità finemente controllate, perché ne ha bisogno per sopravvivere e per funzionare al meglio. Se il colesterolo fosse davvero tossico, l’evoluzione avrebbe sviluppato meccanismi per eliminarlo completamente. Invece ha sviluppato meccanismi per produrlo, trasportarlo e distribuirlo con straordinaria precisione.
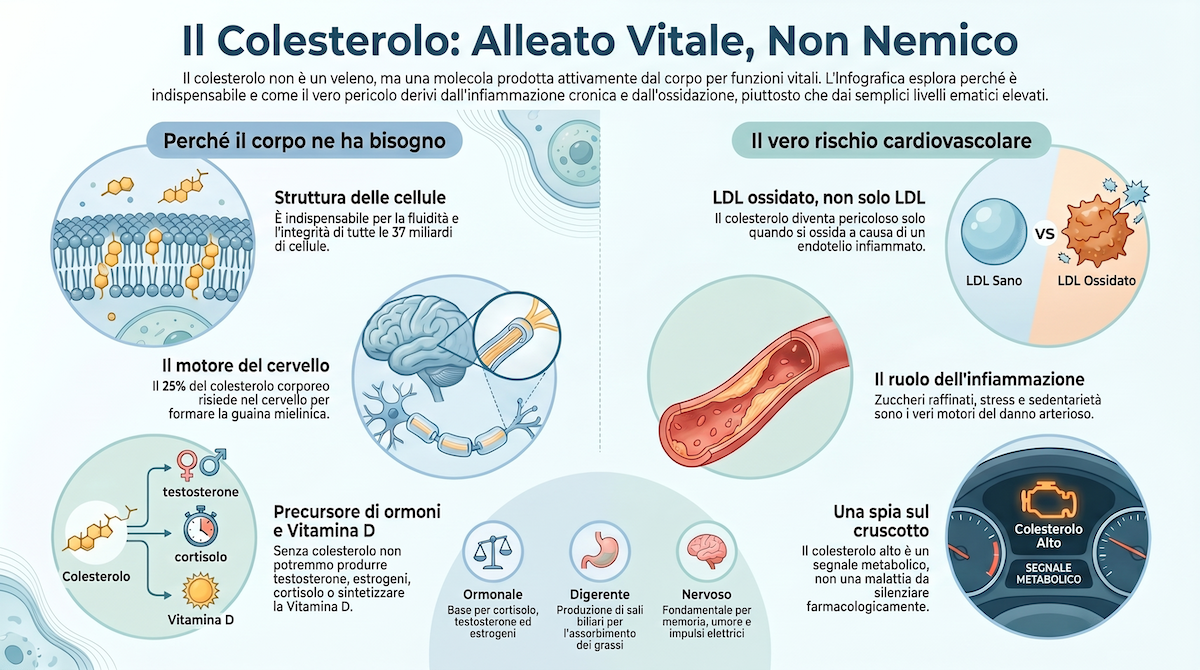
Partiamo dalle fondamenta. Senza colesterolo non esisterebbe nessuna delle nostre membrane cellulari: ogni singola cellula del corpo umano — e ne abbiamo circa trentasette miliardi — è letteralmente avvolta da un doppio strato fosfolipidico nel quale il colesterolo svolge un ruolo strutturale e funzionale insostituibile. Regola la fluidità della membrana, ovvero la sua capacità di essere né troppo rigida né troppo liquida — una proprietà fondamentale per permettere alle proteine di muoversi, alle molecole di passare, alle cellule di comunicare tra loro. Regola la permeabilità selettiva, cioè la capacità di lasciare entrare ciò che serve e di tenere fuori ciò che non serve. Senza colesterolo nelle membrane, le cellule perderebbero integrità strutturale e funzionale. Non si tratta di una metafora: è fisiologia di base.
Ma il ruolo del colesterolo non si esaurisce nella struttura cellulare. È il precursore biochimico di tutti gli ormoni steroidei: cortisolo, testosterone, estrogeni, progesterone, aldosterone, deidroepiandrosterone. Ormoni che regolano il metabolismo energetico, la risposta allo stress acuto e cronico, la fertilità maschile e femminile, l’equilibrio dei liquidi corporei, la densità ossea, l’umore e molto altro ancora. Quando il colesterolo viene drasticamente ridotto — farmacologicamente o per altri motivi — l’intera cascata ormonale steroidea può risentirne, con conseguenze che raramente vengono messe in relazione con la terapia ipolipemizzante.
Il colesterolo è anche il precursore diretto della vitamina D. Non la vitamina D che assumiamo con gli alimenti o con gli integratori, ma quella che il corpo sintetizza in modo autonomo a partire dal colesterolo presente nella pelle, quando essa viene esposta alla radiazione ultravioletta solare. Senza un adeguato substrato di colesterolo cutaneo, questa sintesi si riduce. E senza vitamina D — come ho spiegato in un articolo precedente — il sistema immunitario, la salute ossea, quella cardiovascolare e quella neurologica ne risentono in modo significativo e spesso sottovalutato.
Poi c’è il cervello. Il colesterolo costituisce circa il 25% di tutti i lipidi presenti nel sistema nervoso centrale, nonostante il cervello rappresenti solo il 2% della massa corporea. Non è una coincidenza: il cervello è l’organo che più di tutti richiede colesterolo per funzionare. Lo utilizza per formare la guaina mielinica, quel rivestimento isolante che avvolge gli assoni dei neuroni e permette la conduzione rapida ed efficiente degli impulsi elettrici. Una mielina integra è la base di ogni funzione cognitiva, motoria ed emotiva. Non è un caso che alcuni studi abbiano evidenziato correlazioni tra livelli molto bassi di colesterolo e alterazioni cognitive, depressione, riduzione della memoria — fenomeni che meriterebbero molto più approfondimento di quanto attualmente ricevano.
E infine la digestione. Il fegato utilizza il colesterolo come materiale grezzo per sintetizzare i sali biliari, quelle molecole che vengono riversate nel duodeno attraverso la bile e che sono indispensabili per emulsionare i grassi alimentari, permettendone l’assorbimento intestinale. Senza una produzione adeguata di bile, l’assorbimento delle vitamine liposolubili — A, D, E, K — si riduce drasticamente. Si chiude così un cerchio interessante: il colesterolo serve per produrre la vitamina D, e serve anche per assorbire le vitamine liposolubili attraverso la bile. Diminuirlo senza considerare queste interdipendenze è come togliere una pietra angolare senza valutare cosa sorregge.
Un organismo senza colesterolo sarebbe semplicemente incompatibile con la vita. Eppure continuiamo, collettivamente, a trattarlo come il nemico numero uno della salute cardiovascolare. Come qualcosa da eliminare, da abbassare a tutti i costi, da temere. Questo equivoco ha conseguenze reali, cliniche, quotidiane — e merita di essere smontato con la stessa energia con cui è stato costruito.
Il vero problema non è la quantità. È il contesto.
A questo punto sorge inevitabilmente la domanda: se il colesterolo è così essenziale, perché la sua presenza elevata nel sangue viene associata al rischio di malattie cardiovascolari? È una domanda legittima, che merita una risposta onesta e sfumata — non una risposta semplificata che permette di rassicurare il paziente con una ricetta.
La risposta richiede di capire come il colesterolo si muove nel corpo. Esso non circola liberamente nel sangue, perché è una molecola idrofoba — insolubile in acqua. Per essere trasportato attraverso il torrente circolatorio, deve legarsi a proteine trasportatrici chiamate lipoproteine. Quello che nella comunicazione medica comune chiamiamo “colesterolo cattivo” (LDL, Low-Density Lipoprotein) e “colesterolo buono” (HDL, High-Density Lipoprotein) non sono in realtà due forme diverse di colesterolo: sono due veicoli diversi che trasportano la stessa molecola in direzioni diverse. L’LDL porta il colesterolo dal fegato verso i tessuti periferici che ne hanno bisogno. L’HDL fa il percorso inverso: raccoglie il colesterolo in eccesso dai tessuti e lo riporta al fegato per essere riciclato o eliminato con la bile.
Il problema, quindi, non nasce dall’LDL in sé, né tanto meno dal colesterolo che trasporta. Nasce da un contesto metabolico e vascolare alterato che trasforma l’LDL da corriere utile a potenziale agente di danno.
Quando l’endotelio — il sottilissimo strato di cellule che riveste internamente le arterie, con uno spessore di una sola cellula — è integro e sano, le particelle LDL svolgono il loro compito senza creare problemi. Ma quando l’endotelio è infiammato, permeabile, danneggiato — e questo avviene per ragioni che raramente hanno a che fare con il colesterolo totale — le particelle LDL tendono a infiltrarsi nella parete vascolare. Una volta all’interno, vengono ossidate dai radicali liberi presenti nel tessuto infiammato. Questo colesterolo LDL ossidato è ciò che innesca la risposta immunitaria locale, attira i macrofagi, forma le cellule schiumose, e dà avvio al processo che, nel tempo, porta alla formazione della placca aterosclerotica.
Il vero responsabile, quindi, non è il colesterolo LDL alto. È il colesterolo LDL ossidato, in un contesto di infiammazione cronica dell’endotelio vascolare. Una distinzione fondamentale che le analisi di routine, guardando solo il colesterolo totale o la frazione LDL, non permettono di cogliere.
E allora la domanda corretta diventa: cosa produce infiammazione cronica dell’endotelio? La risposta ci porta lontano dalla farmacologia e molto vicino alla vita quotidiana. Zuccheri raffinati e carboidrati ad alto indice glicemico, che stimolano picchi insulinici ripetuti e promuovono un ambiente pro-infiammatorio. Oli di semi industriali — girasole, mais, soia, arachidi — ricchi di acidi grassi omega-6 altamente suscettibili all’ossidazione. Cereali raffinati e i loro derivati, consumati in quantità eccessive. Stress psicologico cronico, che mantiene elevati i livelli di cortisolo e attiva in modo persistente l’asse infiammatorio. Sedentarietà, che priva l’organismo di uno dei più potenti modulatori anti-infiammatori naturali. Squilibri del microbiota intestinale, che alterano la permeabilità intestinale e permettono il passaggio di endotossine batteriche nel circolo sanguigno, innescando infiammazione sistemica. Carenza di sonno, che in poche notti è capace di alzare i marcatori infiammatori in modo misurabile.
Tutti questi fattori raramente compaiono nelle analisi del sangue di routine. E ancora più raramente diventano oggetto di conversazione approfondita durante una visita medica standard. Eppure sono loro, molto più di un valore di LDL sopra soglia, a determinare il rischio cardiovascolare reale di una persona.
Guardare solo il numero del colesterolo totale e prescrivere una statina è come spegnere la spia del motore sul cruscotto senza aprire il cofano per capire cosa sta succedendo. La spia smette di lampeggiare, il conducente si tranquillizza, ma il motore continua a funzionare male. Il segnale è stato silenziato. Il problema è rimasto intatto.
Le nuove linee guida: medicina o gestione del rischio statistico?
Le linee guida americane del 2026 abbassano ulteriormente le soglie di LDL considerate “sicure” o “desiderabili”, portando di fatto una fascia sempre più ampia di popolazione — compresi bambini e adolescenti — nella categoria dei soggetti che “necessitano di trattamento”. Mi chiedo, con rispetto ma anche con fermezza, chi beneficia concretamente di questa espansione delle categorie diagnostiche.
I dati clinici degli ultimi anni mostrano che la riduzione del rischio assoluto ottenuta con le statine nella popolazione a basso rischio cardiovascolare — ovvero nella stragrande maggioranza delle persone con colesterolo elevato ma senza malattia cardiovascolare conclamata — è modesta. Spesso nell’ordine di uno o due punti percentuali su orizzonti temporali di cinque o dieci anni. Il che significa che su cento persone trattate per anni con una statina, forse una o due eviteranno un evento cardiovascolare che altrimenti avrebbero avuto. Le altre novantotto assumeranno un farmaco ogni giorno, con tutti i costi e i rischi che questo comporta, senza trarne alcun beneficio diretto.
Non voglio dire che le statine siano sempre inutili, né che non abbiano salvato vite reali. In pazienti con malattia cardiovascolare conclamata, con pregressi infarti o ictus, o con rischio molto elevato documentato, l’evidenza del loro beneficio è solida e meritevole di rispetto. Ma estendere questo ragionamento in modo lineare a bambini, a giovani adulti con colesterolo “borderline” e nessun altro fattore di rischio significativo, trasformando una variante fisiologica — o il riflesso di uno stile di vita modificabile — in una patologia cronica da trattare farmacologicamente, è una scelta che merita di essere discussa apertamente, criticamente, con i pazienti e nella comunità scientifica. Non semplicemente accettata come progresso.
La medicina che rispetto — e che cerco di praticare ogni giorno — guarda la persona prima del numero. Si chiede perché il colesterolo è alto, non solo di quanto supera la soglia. Si chiede da quanto tempo lo è, cosa è cambiato nella vita di quella persona, quali altri marcatori metabolici stanno comunicando qualcosa di importante. E cerca di rispondere con strumenti che agiscono sulle cause profonde del problema, non solo sui valori di laboratorio che lo riflettono superficialmente.
Una riflessione finale
C’è qualcosa di profondamente sbagliato — e lo dico con il rispetto dovuto a chi lavora in questo campo con dedizione sincera — in un sistema sanitario che educa poco e prescrive molto. Che misura i numeri e dimentica la storia della persona che li porta. Che considera la normalità statistica di una popolazione come sinonimo automatico di salute individuale. Che risponde alla complessità biologica con la semplicità di una ricetta.
Il colesterolo alto, nella maggior parte dei casi che osservo nella mia pratica, non è una malattia. È un segnale. Un segnale che qualcosa nel metabolismo, nell’alimentazione, nello stile di vita, nell’equilibrio ormonale o in quello emotivo merita attenzione, indagine, comprensione. Trattarlo come un nemico da abbattere farmacologicamente, senza chiedersi cosa lo ha generato e senza informare il paziente delle alternative disponibili, è un approccio che — a mio avviso — tradisce la fiducia della persona che abbiamo di fronte e impoverisce il significato stesso della cura.
La vera medicina non spegne i segnali. Li ascolta. Li interpreta. E poi, insieme alla persona che li esprime, cerca la strada più giusta per rispondervi.